سفلیس چیست؟ | علائم و راهها
سفلیس یا (Syphilis) یک عفونت باکتریایی است که معمولاً از طریق رابطه جنسی با فرد مبتلا منتقل میشود. تلفظ صحیح این بیماری «سیفلیس» است، اما در میان مردم شکل «سِفلیس» نیز رایج است. فرد میتواند بیش از یکبار به این بیماری دچار شود، حتی اگر پیشتر درمان شده باشد. بنابراین در صورت مشاهده علائم سیفلیس، انجام آزمایش و درمان سریع اهمیت زیادی دارد؛ زیرا در صورت عدم درمان، این بیماری میتواند مشکلات جدی ایجاد کند.
در این مقاله از بیمارستان مجازی ایران تلاش کردهایم تمام اطلاعات لازم درباره بیماری سیفلیس را ارائه کنیم و در پایان نیز به سوالات متداول در این زمینه پاسخ دهیم.

📞 0912-020-1734
در بیمارستان مجازی ایران، کیفیت، سرعت و تخصص را در اولویت قرار دادهایم.
با اطمینان به ما بسپارید و تجربهای بینظیر از خدمات حرفهای و مطمئن را داشته باشید.
بیماری سیفلیس چیست؟
سیفلیس یک بیماری مقاربتی است که بر اثر باکتری ترپونما پالیدوم (Treponema pallidum) به وجود میآید. نخستین نشانه این بیماری معمولاً زخمی کوچک و بدون درد است که ممکن است روی اندام تناسلی، راستروده یا درون دهان ایجاد شود. به این زخم شانکر گفته میشود و مشکل اینجاست که بسیاری از افراد مبتلا در همان ابتدا متوجه آن نمیشوند.
تشخیص سیفلیس همیشه ساده نیست؛ زیرا گاهی فرد سالها بدون هیچ علامت مشخصی به این بیماری مبتلا باقی میماند.
هرچه بیماری زودتر شناسایی شود، احتمال بروز عوارض کمتر خواهد بود. در مقابل، اگر سیفلیس برای مدت طولانی درمان نشود، میتواند صدمات جدی به اندامهای حیاتی مانند قلب و مغز وارد کند.
بیماری سیفلیس تنها از طریق تماس مستقیم با زخمهای سیفلیسی (شانکر) منتقل میشود و برخلاف تصور، استفاده مشترک از توالت فرنگی، لباس یا ظروف غذا باعث انتقال آن نمیگردد.
بر اساس آمار جهانی، سالانه حدود ۶ میلیون مورد جدید ابتلا به سیفلیس در میان افراد ۱۵ تا ۴۹ سال گزارش میشود. طبق تحقیقات انجامشده، در ایران سیفلیس بهعنوان یک معضل جدی برای نظام سلامت و بهداشت مادر و کودک شناخته نمیشود. میزان ابتلا در میان اهداکنندگان خون کمتر از ۱۰.۵ مورد در هر ۱۰ هزار نفر بوده و از سال ۲۰۰۹ تاکنون روندی کاهشی داشته است. با این حال، شیوع این بیماری در گروههای پرخطر مانند کودکان کار و خیابانی، کارگران جنسی زن، زندانیان و مردان بیخانمان در مطالعات مختلف در استانهای کشور بین ۰ تا حداکثر ۷.۲ درصد برآورد شده است.
برای آشنایی بیشتر با سایر بیماریهای مقاربتی میتوانید مقاله «لیست بیماریهای مقاربتی» را مطالعه کنید؛ در این مطلب، بیمارستان مجازی ایران بهطور جامع انواع این بیماریها را بررسی کرده است.
علت سیفلیس چیست؟
همانطور که گفته شد، سیفلیس بر اثر باکتری Treponema pallidum ایجاد میشود و از طریق تماس مستقیم با زخمهای سیفلیسی در بدن فرد آلوده منتقل میگردد. این انتقال معمولاً در جریان رابطه جنسی اتفاق میافتد، اما باکتری میتواند از طریق خراشهای پوستی یا غشاهای مخاطی نیز وارد بدن شود.
سیفلیس از راههایی مانند استفاده از صندلی توالت، دستگیره در، استخر، وان حمام، پوشیدن لباس مشترک یا استفاده از ظروف غذا منتقل نمیشود.
آشنایی با مراحل پیشرفت و علائم سفلیس
بیماری سیفلیس دارای چهار مرحله اصلی است که شامل موارد زیر میشود:
- مرحله اولیه
- مرحله ثانویه
- مرحله نهفته (پنهان)
- مرحله سوم (تریتیاری)
سیفلیس در دو مرحله اول بیشترین قدرت انتقال را دارد.
در مرحله نهفته، بیماری همچنان فعال است اما معمولاً هیچ علامتی بروز نمیکند. مرحله سوم یا تریتیاری، خطرناکترین و مخربترین نوع سیفلیس محسوب میشود و میتواند سلامت فرد را بهشدت تحت تأثیر قرار دهد.
سیفیلیس اولیه
مرحله اولیه سیفلیس معمولاً حدود ۳ تا ۴ هفته پس از تماس فرد با باکتری ایجادکننده بیماری آغاز میشود. در این مرحله، زخمی کوچک و گرد به نام شانکر ظاهر میگردد. این زخم بدون درد است، اما میزان سرایتپذیری آن بسیار بالا است.
شانکر میتواند در هر نقطهای که باکتری وارد بدن شده ایجاد شود؛ برای مثال روی اندام تناسلی، داخل یا اطراف دهان و یا در ناحیه راستروده.
به طور معمول، این زخم حدود سه هفته پس از عفونت بروز میکند، اما زمان ظهور آن میتواند بین ۱۰ تا ۹۰ روز متغیر باشد. زخمها معمولاً بین دو تا شش هفته باقی میمانند.
انتقال سیفلیس از طریق تماس مستقیم با این زخمها اتفاق میافتد و اغلب در جریان فعالیتهای جنسی، از جمله رابطه دهانی، رخ میدهد.
سفلیس ثانویه
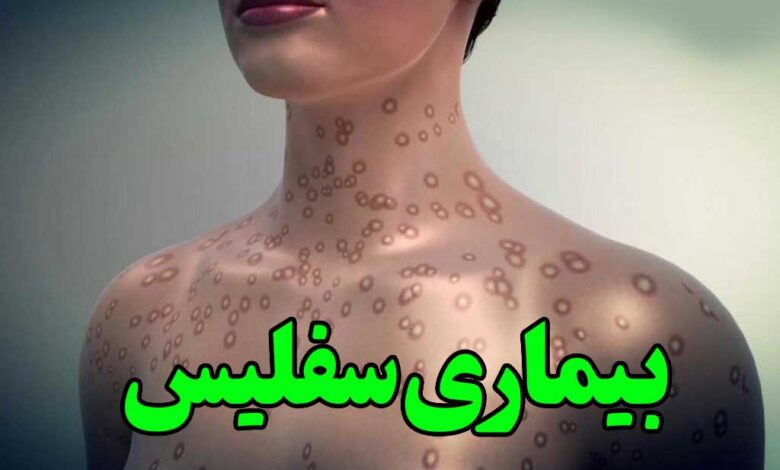
در مرحله دوم سیفلیس ممکن است علائمی مانند بثورات پوستی و گلودرد ظاهر شوند. این بثورات معمولاً خارش ندارند و بیشتر در کف دستها و پاها دیده میشوند، هرچند ممکن است سایر بخشهای بدن را نیز درگیر کنند. برخی افراد حتی بدون اینکه متوجه شوند، این ضایعات پوستی را پشت سر میگذارند.
در صورت مشاهده علائم مشکوک به سیفلیس، بهتر است ابتدا به پزشک عمومی، پزشک داخلی یا متخصص زنان مراجعه کنید. در صورت لزوم، پزشک شما را برای بررسیهای تخصصیتر به متخصص بیماریهای عفونی ارجاع خواهد داد.
علائم سفلیس ثانویه میتواند شامل موارد زیر باشد:
- سردرد
- تورم غدد لنفاوی
- خستگی
- تب
- کاهش وزن
- ریزش مو
- درد مفاصل
این نشانهها ممکن است موقتاً کاهش یابند، اما بدون درمان، بیماری همچنان فعال است. سفلیس ثانویه ممکن است با سایر بیماریها اشتباه گرفته شود، بنابراین در صورت مشاهده علائم، حتماً به پزشک مراجعه کنید.
سفلیس نهفته
مرحله بعدی سفلیس، مرحله نهفته یا پنهان است. در این مرحله، علائم اولیه و ثانویه از بین میروند و نشانه قابلتوجهی دیده نمیشود، اما باکتریها همچنان در بدن حضور دارند. این مرحله ممکن است سالها ادامه پیدا کند تا بیماری به مرحله سوم پیشرفت کند.
سیفلیس نوع سوم
آخرین مرحله عفونت سفلیس، مرحله سوم یا پیشرفته است. حدود ۱۵ تا ۳۰ درصد از افرادی که درمان نمیشوند، به این مرحله خطرناک وارد میشوند. سفلیس نوع سوم ممکن است سالها یا حتی دههها پس از ابتلا به مرحله اولیه ظاهر شود. عوارض احتمالی این مرحله شامل موارد زیر است:
- نابینایی
- ناشنوایی
- مشکلات روانی
- کاهش حافظه
- تخریب بافت نرم و استخوان
- اختلالات عصبی مانند سکته مغزی یا مننژیت
- بیماریهای قلبی
- نوروسیفلیس، یعنی عفونت مغز یا نخاع
چه کسانی بیشتر در معرض سیفلیس قرار دارند؟
با اینکه سیفلیس میتواند هر کسی را مبتلا کند، برخی عوامل مانند رفتارهای جنسی پرخطر و ویژگیهای جمعیتی خاص، خطر ابتلا به این عفونت را افزایش میدهند.
مهمترین عوامل زمینهساز ابتلا به سیفلیس عبارتند از:
استفاده نکردن مداوم از کاندوم
علت اصلی انتقال سیفلیس در تمامی گروهها تماس جنسی است. بر اساس مطالعه مرکز کنترل و پیشگیری از بیماریها، تنها حدود ۲۴ درصد از زنان و ۳۳ درصد از مردان ۱۵ تا ۴۴ سال بهطور مستمر از کاندوم استفاده میکنند.
داشتن شرکای جنسی مختلف و متعدد
داشتن روابط جنسی با چندین شریک، احتمال تماس با عامل بیماری سیفلیس را افزایش داده و فرد را در معرض ابتلا قرار میدهد. این خطر بهویژه هنگام ارتباط با شرکای ناشناختهای که از طریق فضای مجازی ملاقات میشوند، بیشتر است.
مردانی که با مردان رابطه جنسی برقرار میکنند (مردان همجنسگرا)
حدود ۶۰ درصد موارد سفلیس در ایالات متحده در میان مردان همجنسگرا رخ میدهد. آسیبپذیریهای فیزیولوژیکی، مانند حساسیت بالای بافت مقعد، و شیوع بالای HIV، این گروه را نسبت به مردان دگرجنسگرا در معرض خطر بیشتری قرار میدهد.
تزریق مواد مخدر
در سالهای اخیر، در برخی کشورها، مصرف مواد مخدر تزریقی به افزایش شیوع بیماریهای مقاربتی منجر شده است. برای مثال، در سال ۲۰۱۵ در ایالت ایندیانا آمریکا، شیوع HIV ناشی از تزریق اکسیکانتین به حدی رسید که از ساکنان خواسته شد در صورت استفاده از سرنگ مشترک یا داشتن رابطه جنسی محافظتنشده، حتماً تست HIV بدهند.
با این حال، قابل ذکر است که هرچند اعتیاد هنوز یکی از عوامل انتقال بیماریهای مقاربتی به شمار میرود، در ایران الگوی اصلی انتقال این بیماریها بیشتر به روابط جنسی پرخطر تغییر یافته است.
عوارض و خطرات سیفلیس چیست؟
در صورت عدم درمان، سفلیس میتواند صدمات جدی به بدن وارد کند. این بیماری همچنین ریسک ابتلا به HIV را افزایش میدهد و در دوران بارداری میتواند مشکلات جدی برای زنان ایجاد کند.
به یاد داشته باشید که آغاز درمان میتواند از بروز آسیبهای بعدی جلوگیری کند، اما خساراتی که پیشتر اتفاق افتادهاند قابل بازگشت نیستند. در ادامه به عوارض و خطرات سفلیس پرداخته میشود.
برجستگیهای کوچک یا تومورها
در مراحل پیشرفته سفلیس، برجستگیهایی به نام گومها (Gummas) ممکن است روی پوست، استخوانها، کبد یا سایر اندامها ظاهر شوند. این گومها معمولاً پس از درمان با آنتیبیوتیکها ناپدید میشوند.
مشکلات عصبی
در مراحل پیشرفته، بیماری سفلیس میتواند منجر به مشکلات عصبی متعددی شود، از جمله:
- سردرد
- سکته مغزی
- مننژیت
- کاهش شنوایی
- مشکلات بینایی، از جمله نابینایی
- زوال عقل
- احساس درد یا اختلال در درک دما
- اختلال عملکرد جنسی در مردان (ناتوانی جنسی)
- بیاختیاری مثانه
مشکلات قلبی عروقی
همانطور که ذکر شد، بیماری سفلیس میتواند مشکلات قلبی و عروقی ایجاد کند. یکی از این عوارض، آنوریسم یا گشادی غیرطبیعی رگها است که ممکن است در شریان آئورت یا سایر رگهای خونی ایجاد شود. علاوه بر این، سفلیس میتواند به دریچههای قلب نیز آسیب وارد کند.
سرایت HIV
در بزرگسالانی که به سفلیس یا سایر زخمهای ناحیه تناسلی مبتلا هستند، خطر ابتلا به ویروس HIV دو تا پنج برابر افزایش مییابد. دلیل این امر آن است که زخمهای ناشی از سفلیس در مردان و زنان میتوانند خونریزی کنند و مسیر آسانی برای ورود HIV به جریان خون هنگام رابطه جنسی فراهم کنند.
عوارض بارداری و زایمان
سیفلیس میتواند در دوران بارداری از مادر به جنین منتقل شود. ابتلای جنین به سفلیس مادرزادی خطر سقط جنین، تولد نوزاد مرده یا مرگ نوزاد در روزهای نخست پس از تولد را بهطور قابل توجهی افزایش میدهد. در ادامه، جزئیات بیشتری درباره انتقال سفلیس به جنین ارائه خواهیم داد.
راههای انتقال سیفلیس
در ادامه با شایعترین راههای انتقال سفلیس آشنا خواهید شد:
انتقال از راه جنسی
سیفلیس از طریق تماس مستقیم زخمهای عفونی با غشاهای مخاطی واژن، مقعد یا دهان در حین رابطه جنسی منتقل میشود. علاوه بر دخول، تماس مستقیم با زخم نیز میتواند باعث انتقال بیماری شود.
از آنجا که علائم سفلیس در مراحل اولیه اغلب دیده نمیشوند، این بیماری در این دوره بهسرعت شیوع پیدا میکند.
در مرحله ثانویه، سفلیس میتواند از طریق تماس با زخمها یا زگیلهای سیفلیسی نیز منتقل شود، زیرا این ضایعات بهراحتی باکتریها را پراکنده میکنند.
همچنین، با توجه به امکان عود علائم در مرحله ثانویه، فردی که به مرحله نهفته سفلیس وارد شده است همچنان قادر به انتقال بیماری است.
انتقال غیر جنسی
باکتری عامل سیفلیس ضعیف و حساس است و از طریق تماس با اشیایی مثل توالت فرنگی یا حوله منتقل نمیشود. با این حال، افرادی که خراش یا بریدگی روی پوست دارند—بهویژه کادر درمان—در صورت تماس مستقیم با زخمهای سیفلیسی ممکن است به بیماری مبتلا شوند.
انتقال از مادر به فرزند
سیفلیس ممکن است در دوران بارداری یا هنگام زایمان از مادر به نوزاد منتقل شود. در ادامه، روشهای پیشگیری از انتقال این بیماری از مادر به جنین را توضیح خواهیم داد.
سفلیس چه زمانی مسری است؟
سیفلیس در مراحل اولیه و مرحله نهفته میتواند از طریق رابطه جنسی منتقل شود. تماس با زخمها یا بثورات جلدی (شانکر) میتواند عامل انتقال بیماری به شریک جنسی یا همسر باشد. این عفونت همچنین از طریق پوست آسیبدیده، ناحیه تناسلی یا دهان قابل سرایت است. علاوه بر این، زنان باردار مبتلا به سفلیس میتوانند بیماری را به نوزاد خود منتقل کنند.

تشخیص سیفلیس
اگر مشکوک به ابتلا به سیفلیس هستید، حتماً در اسرع وقت به پزشک مراجعه کنید. پزشک برای تأیید تشخیص، معمولاً آزمایش خون انجام میدهد و معاینه فیزیکی شما را بررسی میکند. در صورتی که زخم یا شانکری وجود داشته باشد، نمونهبرداری از حاشیه زخم، ترشحات چرکی یا پوستههای شانکر برای شناسایی باکتری سیفلیس انجام میشود.
اگر پزشک مشکوک به مشکلات عصبی ناشی از سیفلیس مرحله سوم باشد، نمونهگیری از مایع نخاعی (بیوپسی نخاع) انجام میشود و نمونه جهت تشخیص باکتری به آزمایشگاه فرستاده میشود.
همچنین خانمهایی که قصد بارداری دارند یا در دوران بارداری هستند، باید آزمایش غربالگری سیفلیس انجام دهند، زیرا باکتری میتواند بدون بروز علائم در بدن باقی بماند. غربالگری در این دوران به پیشگیری از انتقال سیفلیس به جنین کمک میکند، زیرا سیفلیس مادرزادی میتواند برای نوزاد تازهمتولدشده خطرناک و حتی کشنده باشد.
تست غربالگری VDRL در سیفلیس
آزمایش VDRL یک روش تخصصی برای شناسایی عامل بیماری سیفلیس است.
در این آزمایش، سطح آنتیبادیهای بدن در مقابل باکتری سیفلیس (Treponema pallidum) بررسی میشود. آنتیبادیها پروتئینهایی هستند که توسط سیستم ایمنی برای مقابله با عوامل بیماریزا تولید میشوند. افزایش میزان این آنتیبادیها در نتیجه آزمایش نشاندهنده حضور باکتری در بدن است و میتواند ابتلا به سیفلیس را تأیید کند.
نتایج تست VDRL
اگر نتیجه آزمایش آنتیبادی سیفلیس منفی باشد، نشاندهنده عدم ابتلا به این بیماری است. اما نتیجه مثبت لزوماً به معنای ابتلا قطعی نیست و تنها احتمال وجود بیماری را نشان میدهد.
در صورت مثبت بودن آزمایش، پزشک معمولاً برای تأیید نتیجه از آزمایش تخصصیتری به نام تست تریپونمال (Treponemal) استفاده میکند. این آزمایش مشخص میکند که آیا آنتیبادیهای موجود در بدن ناشی از پاسخ ایمنی به باکتری سیفلیس هستند یا خیر.
آیا سیفلیس قابلپیشگیری است؟
متأسفانه در حال حاضر واکسنی برای پیشگیری از سفلیس وجود ندارد. استفاده از رابطه جنسی ایمن، بهویژه کاندوم، تنها در صورتی میتواند مانع انتقال سیفلیس شود که زخم عفونی یا شانکر کاملاً توسط کاندوم پوشانده شود. همچنین شستشو یا دوش گرفتن بعد از رابطه جنسی قادر به پیشگیری از ابتلا به این بیماری نیست.
درمان سفلیس
آنتیبیوتیکها مؤثرترین روش درمان سفلیس هستند. در مراحل اولیه و ثانویه، معمولاً درمان با تزریق پنیسیلین انجام میشود. پنیسیلین یکی از رایجترین آنتیبیوتیکهاست و معمولاً نتایج بسیار خوبی در درمان سفلیس دارد. افرادی که به پنیسیلین حساسیت دارند، ممکن است با آنتیبیوتیکهای دیگری درمان شوند، از جمله:
- داکسیسایکلین
- آزیترومایسین
- سفتریاکسون
در مواردی که فرد مبتلا به سیفلیس عصبی باشد، پنیسیلین بهصورت وریدی و روزانه تجویز میشود و گاهی نیاز به بستری کوتاهمدت در بیمارستان وجود دارد. تشخیص دیرهنگام و عدم درمان سفلیس میتواند عوارض جدی و غیرقابل بازگشت ایجاد کند. هدف اصلی درمان با آنتیبیوتیک، علاوه بر از بین بردن باکتری، کاهش درد و ناراحتی بیمار است.
آیا امکان انتقال سیفلیس از راه غیرجنسی وجود دارد؟
سفلیس یک بیماری عفونی مزمن است که توسط باکتری Treponema pallidum ایجاد میشود. سفلیس تناسلی در مردان و زنان عمدتاً از طریق تماس جنسی یا از مادر به نوزاد منتقل میشود. هرچند در جوامعی با شرایط بهداشتی ضعیف، امکان انتقال غیرجنسی نیز وجود دارد. شایعترین راههای انتقال سفلیس، شامل رابطه جنسی واژنی، دهانی و مقعدی است.
انتقال سفلیس از طریق خون نیز ممکن است. در کتابچه راهنمای اهدای خون، تأیید شده که دریافت خون از فرد مبتلا میتواند بیماری را منتقل کند، اما از سال ۱۹۳۸ تمامی اهداکنندگان قبل از اهدای خون تحت آزمایش سفلیس قرار میگیرند. برخی مطالعات نشان میدهند که از سال ۲۰۰۹ میزان انتقال سفلیس از طریق اهدای خون در ایران بهشدت کاهش یافته و به ۱۰.۵ مورد در هر ۱۰,۰۰۰ نفر رسیده است.
سفلیس از طریق توالت، استخر یا اشیا منتقل نمیشود. با این حال، کادر درمان و بهداشت در صورتی که با زخم بیماران تماس مستقیم داشته باشند، ممکن است در معرض ابتلا به بیماری قرار بگیرند.
چه مدت طول میکشد تا سفلیس بهبود یابد؟
فرد مبتلا به سفلیس ممکن است بهطور کلی احساس خستگی و ضعف کند. همانند مرحله اولیه، علائم سفلیس ثانویه نیز میتوانند خودبهخود و بدون درمان طی ۲ تا ۶ هفته فروکش کنند. با این حال، بیماری همچنان در بدن باقی میماند و وارد مرحله نهفتگی میشود که بسیار خطرناک است. حتی در صورت نداشتن علائم قابلمشاهده، مراجعه به پزشک ضروری است.
کلام آخر
سفلیس نیز مانند دیگر بیماریهای جنسی قابل پیشگیری است، اما پیشگیری از آن نسبتاً دشوارتر است؛ زیرا زخمهای سفلیس میتوانند در نواحیای از بدن مانند رکتوم یا واژن ایجاد شوند که فرد مبتلا از آنها مطلع نیست. در نتیجه، استفاده از کاندوم ممکن است تمام زخمها را پوشش ندهد و انتقال بیماری به شریک جنسی را بهطور کامل جلوگیری نکند.
بهترین روش پیشگیری از سفلیس، پرهیز از رفتارهای جنسی پرخطر است. تشخیص بهموقع این بیماری میتواند از بروز عوارض جدی جلوگیری کند. در صورتی که احتمال ابتلا به سفلیس دارید یا علائم آن را مشاهده میکنید، میتوانید ابتدا به پزشک عمومی یا داخلی، اورولوژیست یا دکتر زنان مراجعه کنید. پزشک پس از بررسی علائم و در صورت نیاز، شما را برای معاینه تخصصی به پزشک متخصص بیماریهای عفونی ارجاع خواهد داد.

بیمارستان مجازی ایران با هدف ارائه خدمات پزشکی به صورت آنلاین و در دسترس برای تمام افراد، در تلاش است تا با کمترین هزینه و سریعترین زمان ممکن، خدمات درمانی را به شما ارائه دهد. این بیمارستان مجازی با استفاده از فناوریهای پیشرفته، قادر است تا با بهترین کیفیت، مشاورهها و درمانهای پزشکی را به شما ارائه کند. با تیمی از پزشکان متخصص و کارشناسان پزشکی، بیمارستان مجازی ایران به شما این امکان را میدهد که بدون نیاز به مراجعه حضوری، در اسرع وقت و با صرفهجویی در هزینهها، از خدمات پزشکی بهرهمند شوید.
این خدمات شامل مشاوره آنلاین با پزشکان متخصص، دریافت نسخههای پزشکی، بررسی علائم بیماریها، و پیگیریهای درمانی به صورت مجازی است که میتوانید از هر کجا و در هر زمان از آن استفاده کنید. بیمارستان مجازی ایران به شما کمک میکند تا با کاهش هزینهها و زمان مورد نیاز برای درمان، به راحتی به مراقبتهای بهداشتی دسترسی پیدا کنید. هدف اصلی این بیمارستان، فراهم آوردن خدمات بهداشتی با کیفیت بالا و دسترسی آسان به مراقبتهای پزشکی برای همه افراد است.